viernes, 20 de diciembre de 2013
jueves, 19 de diciembre de 2013
Los diagnósticos basados en los libros....
La revista Frontiers in Public Health ha lanzado recientemente una nueva sección dedicada al campo de la salud mental pública. El primero de los artículos publicados en ella, a cargo del profesor Wulf Rössler, de la Universidad de Zürich (Suiza), reflexiona sobre el impacto de las clasificaciones psiquiátricas en la práctica y la investigaciónen el ámbito de la salud mental. Como es seguramente bien conocido, la reciente aparición del DSM-5 ha avivado el debate, por otra parte siempre latente, de los beneficios y problemas que se asocian al uso de las clasificaciones diagnósticas de los trastornos mentales. Este es un tema que no sólo suscita interés entre los profesionales de la salud mental, sino también entre la población en general. El dictamen basado en estos “libros sagrados” de la psiquiatría y la psicología clínica tiene un impacto directo en las vidas de aquellas personas que cumplen con los criterios de alguna de sus categorías. Es un tema, por otra parte, que parece polarizar a los interesados en él, agrupados en defensores y detractores de las distintas clasificaciones o de enfoques alternativos, como se ha puesto de manifiesto en las redes sociales. Por eso, es especialmente destacable el planteamiento sereno y moderado que Wulf Rössler lleva a cabo sobre las clasificaciones psiquiátricas, las limitaciones de éstas, su impacto social y las propuestas para la mejora de las tareas diagnósticas.
En este sentido, el punto de partida es un dato que sin duda llama la atención: progresivamente, las ediciones sucesivas del DSM han ido incrementando el número de categorías diagnósticas existentes, pasando de 106 trastornos mentales en la primera edición, allá por los años 50, a 265 en el DSM-III y 297 en el DSM-IV. ¿Quiere esto decir que, fruto de los esfuerzos de la investigación, hemos ido descubriendo nuevos problemas mentales que antes nos pasaban desapercibidos? ¿O que han aparecido nuevos trastornos mentales antes inexistentes? Parece que ni lo uno ni lo otro. En línea con una progresiva psiquiatrización de la vida cotidiana, esta proliferación de categorías parece más bien obedecer a una disminución del umbral de diagnóstico. Es decir, que patrones comportamientos que antes no eran considerados como psicopatologías pasarían a considerarse como tales. Alguien podría pensar que mejor así; ya que rebajar los criterios para ser encasillado en un diagnóstico reduce las posibilidades de cometer “falsos negativos”, esto es, de que alguien se escape sin su “merecida” etiqueta. Pero tiene otro inconveniente, y es que se incrementan las posibilidades de que uno acabe siendo un “falso positivo”, y que “oficialmente” se le asigne un trastorno cuando en realidad no sufre patología alguna. Como señala Rössler, la cuestión no es menor, ya que -para bien o para mal- los diagnósticos tienen efectos directos en las vidas de las personas y en la vida de una sociedad.

Así por ejemplo, encajar en una categoría diagnóstica puede contribuir a que alguienacceda a los tratamientos y servicios de salud mental que requiere; pero de otra parte, puede hacerle más proclive a experimentar algunas de las muchas formas de estigmatización social que aún hoy se asocian a la enfermedad mental. Con respecto a la organización de la vida social, el impacto de los diagnósticos psiquiátricos es también innegable. Por ejemplo, están presentes cuando se trata de dirimir si alguien recibirá una baja laboral o una pensión, en la toma de decisiones en el ámbito judicial, en la limitación o el acceso a determinados derechos civiles, etc. Aún más directamente, la actividad diagnóstica juega un papel clave en la organización de los sistemas de prestación de servicios sanitarios y sociales; sin olvidar que, además, la existencia de patologías psiquiátricas sirve de base a la industria que, por paradójico que pueda sonar, trata de erradicarlas.
Así las cosas, parece relevante un análisis crítico del grado en que las etiquetas diagnósticas responden o no a lo que sería esperable de ellas. Rössler identifica, al menos, cuatro problemas en las clasificaciones psiquiátricas al uso:
- Los diagnósticos basados en las clasificaciones psiquiátricas convencionales no nos dicen nada de las causas de un trastorno mental; los criterios empleados son -pretendidamente- ateóricos.
- Las categorías diagnósticas presentan una adecuada fiabilidad inter-evaluadores; pero “fiabilidad” (es decir, la consistencia en la aplicación de los criterios por parte de los clínicos) no debería confundirse con “validez” (esto es, que la categoría diagnóstica refleje adecuadamente una patología en cuestión).
- Los sistemas convencionales de clasificación no prestan mucha atención a los significados culturales y grupales que condicionan, sin duda, cómo se entienden los síntomas mentales en función del contexto social.
- Los diagnósticos psiquiátricos siguen el modelo de la enfermedad médica; sin embargo, la investigación no ha encontrado aún el sustrato biológico o los marcadores de laboratorio de los trastornos mentales. Las comparaciones entre parámetros biológicos de sujetos “sanos” y “con diagnóstico”, por distintas razones, suelen estar afectadas por factores de confusión o no ser concluyentes.
Otro problema estriba no ya en las categorías diagnósticas per se, sino en cómo éstas se usan en la práctica. La tarea de establecer un diagnóstico psiquiátrico se planteacomo una cuestión dicotómica, de todo o nada. Se tiene un trastorno mental o no se tiene. Ser o no ser. Si cumples los criterios suficientes del listado que define una patología, se te asigna la etiqueta; si no, da igual que los síntomas te causen malestar emocional, interfieran con tu vida cotidiana, o te hayan llevado al límite de tus fuerzas… no tienes nada, alégrate, tienes la suerte de estar “sano”. La cuestión, si tenemos en cuenta las implicaciones de estas “etiquetas”, puede tener connotaciones hamletianas…
Lo cierto es que un diagnóstico en términos dicotómicos no parece un enfoque muy “natural”. Menos aún si -como defiende Rössler- asumimos que la conducta humana se parece más a un continuo entre extremos, siendo muy difícil establecer un punto de corte claro que separe salud y enfermedad. Por ejemplo, parece bien establecido que las personas con síntomas psicóticos a nivel subclínico (es decir, síntomas que no llegan a ser “diagnosticables”) pueden experimentar disfunciones a nivel social, malestar emocional y presentan un mayor riesgo de comorbilidad psiquiátrica. Sin embargo, estas personas no tienen acceso a la ayuda necesaria en muchos casos, ya que no pasan el “punto de corte” del sistema diagnóstico correspondiente, realizado en términos de todo o nada. De la misma forma, el enfoque diagnóstico dicotómicodificultaría la prevención en salud mental, al pasar por alto las formas sintomáticas leves del continuo, que podrían agravarse hasta dar lugar -ahora sí- a una “patología de libro”, como mandan los manuales. La conclusión de Wulf Rössler es directa:
Si seguimos apegados al actual enfoque categórico, nunca seremos capaces de abandonar esta discusión [sobre las clasificaciones diagnósticas] y en lugar de ello crearemos una inflación de enfermedades mentales, bajando el umbral del diagnóstico psiquiátrico; o a causa de criterios restrictivos, dejaremos fuera a aquellos que realmente experimentan un trastorno mental. Aplicando un enfoque continuo, muchos de estos problemas podrían ser resueltos, incluso si esto no reúne la aprobación de las compañías aseguradoras u otros grupos de interés. Este procedimiento permitiría a los profesionales administrar tratamientos flexibles allí donde se dé un malestar personal significativo y/o una interferencia significativa funcional en lo que respecta a los roles sociales.”
Puedes acceder al texto completo del artículo de Wulf Rössler aquí.
Referencia:
 Rössler, W (2013). What is normal? The impact of psychiatric classification on mental health practice and research Frontiers in Public Health DOI: 10.3389/fpubh.2013.00068
Rössler, W (2013). What is normal? The impact of psychiatric classification on mental health practice and research Frontiers in Public Health DOI: 10.3389/fpubh.2013.00068
miércoles, 4 de diciembre de 2013
Importantes investigaciones en la enfermedad de #Alzheimer
Científicos japoneses han desarrollado imágenes cerebrales que pueden detectar la acumulación de proteínas destructivas vinculadas a la enfermedad de Alzheimer.
La tecnología, publicado en la revista Neuron, enseña como dentro de un cerebro vivo hay grupos de una proteína llamada tau que está estrechamente vinculada a la enfermedad. Esto podría conducir a nuevas formas de diagnosticar la condición y a probar la eficacia de nuevos fármacos.
El diagnóstico de la enfermedad de Alzheimer no se puede realizar con exactitud hasta que el paciente ha fallecido y su cerebro se examina. Tampoco es 100% claro cuál es la causa de la demencia y cuáles son los síntomas. Se cree que la proteína tau es la causa de que las células del cerebro mueran.
El equipo, liderado por el Instituto Nacional de Ciencias Radiológicas de Chiba, ha utilizado la tomografía por emisión de positrones para crear una imagen 3D de tau en el cerebro, desarrollando una sustancia química que podría unirse a dicha proteína y ser detectada durante el cáncer cerebral.
El Dr. Makoto Higuchi, del Instituto Nacional de Ciencias Radiológicas de Japón, dijo: “Las imágenes de tomografía por emisión de positrones de acumulación de tau, proporcionan información sólida sobre las regiones del cerebro en desarrollo o con riesgo de muerte neuronal inducida por tau”.
También podría permitir a los investigadores a seguir de cerca que efecto tienen los medicamentos de impacto en la propia proteína.
La investigación está en una fase inicial, pero con el tiempo podría conducir a una prueba real de la enfermedad de Alzheimer.
Fuente: BBC NEWS
martes, 26 de noviembre de 2013
¿Por qué algunos son zurdos? Causas, ventajas y desventajas
Ser diestro o zurdo es el resultado de la manera como el cerebro organiza y distribuye sus cargas de trabajo.
En el marco del Día de los Zurdos, que se celebra cada 13 de agosto, desde 1922, la Universidad de Texas en Dallas publicó un extracto de los hallazgos médicos y psicológicos recientes sobre la vida de las personas zurdas.
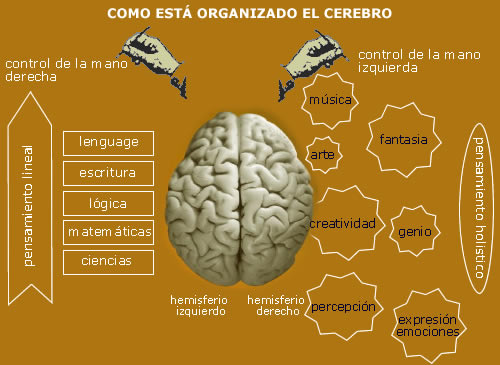
El conjunto de estudios incluye hallazgos de la Universidad de Durham, Inglaterra, así como del Imperial College de Londres y las universidades de Minessota y Texas, en Estados Unidos.
Ser zurdo es una característica que tiene que ver con un atributo humano llamado lateralidad, el cual consiste en la distribución desigual de habilidades motoras finas entre las manos izquierda y derecha. La Asociación Americana de Psicología reconoce cuatro tipos de lateralidad:
- Diestros o personas que tienen más habilidad con la mano derecha
- Zurdos o personas que tienen más habilidad con la mano izquierda
- Ambidiestros o personas que tienen exactamente la misma habilidad para realizar tareas con ambas manos
- Lateralidad cruzada o mezclada, que son personas que pueden realizar diferentes tareas con diferentes manos, pero sin que exista simetría entre las dos.
La misma Asociación Americana de Psicología calcula que entre 10% y 15% de todas las personas son zurdas. Esta característica es mucho más común entre hombres que entre mujeres. En Inglaterra se ha contabilizado que hasta 13% de los niños varones en escuelas son zurdos, mientras que sólo 9% de las niñas tienen esta característica de lateralidad.
Un dato reciente, publicado en 2011, indica que en Chimpancés también existe un porcentaje cercano a 10% de individuos zurdos.
¿Diestro o zurdo?
Ser diestro o zurdo es el resultado de la manera como el cerebro organiza y distribuye sus cargas de trabajo. La explicación más reciente sobre por qué existe un cerebro zurdo fue elaborada por tres expertos en biología evolutiva de la Universidad de Durham, Inglaterra (Diana Widermann, Robert A. Barton y Russel A. Hill).
Ellos dicen que normalmente el hemisferio izquierdo del cerebro adopta dos funciones diferentes que requieren mucho gasto de energía: el movimiento fino de las manos y el movimiento fino que se requiere en garganta, lengua y boca para articular el lenguaje. En la mayoría de los casos el cerebro decide unir las dos funciones en el hemisferio izquierdo porque así hace un gasto más eficiente de energía y por eso hay más personas que son diestras.
Sin embargo, existen casos en los que el cerebro instala primero las funciones relacionadas con los movimientos finos de las manos en el hemisferio derecho del cerebro, en una etapa anterior a la aparición del lenguaje, de modo que cuando surge la necesidad de hablar y hacer los movimientos finos que se necesitan para pronunciar palabras, el hemisferio izquierdo crea circuitos y procesos sólo especializados en el lenguaje, mientras que el derecho conserva los circuitos y procesos que había tejido previamente para el movimiento de manos, dedos y pies.
La construcción de los circuitos del movimiento en manos y dedos, dicen los biólogos evolutivos, comienza desde el primer intento del niño de arrojar objetos.
Estudios realizados en 2010 por el Imperial College de Londres, identificaron que la falta de una división clara del trabajo entre los hemisferios del cerebro provoca que los niños que son ambidiestros y los que tienen lateralidad cruzada tengan más problemas de aprendizaje y de desarrollo del lenguaje que aquellos que sólo son diestros o sólo son zurdos.
Aparentes ventajas de ser zurdo
Estudios realizados por John W. Santrock, especialista en psicología de la educación, egresado de la Universidad de Minessota e investigador de la Universidad de Texas han medido que los zurdos tienden a tener sobresaliente capacidad visual-espacial y la capacidad de imaginar diseños tridimensionales. El mismo estudio encontró que en cuatro profesiones (matemáticos, músicos, arquitectos y artistas) es mucho mayor el porcentaje de zurdos que en otras profesiones.
Otro estudio realizado por la Universidad de Minessota encontró que en una población de 100 mil estudiantes a los que se aplicó el Examen de Aptitudes Escolares de Estados Unidos (SAT por sus siglas en inglés), 20 % de los estudiantes con calificaciones más altas eran zurdos, lo cual duplicaba el porcentaje total de zurdos que aplicaron el examen y que fue de 10%.
Algunos otros estudios médicos sobre diferencias fisiológicas de los zurdos han sido publicados por la revista médica británica The Lancet, en los que se señala que los zurdos tienen menos propensión a desarrollar artritis y que tienen cuerpo calloso de mayor tamaño, lo cual se suma a que algunas regiones de su hemisferio derecho son más grandes y que el tiempo de transmisión de señales entre hemisferios es más rápido.
Aparentes desventajas de ser zurdo
Entre los posibles problemas o desventajas de los niños zurdos se encuentran varios problemas, documentados por la Universidad de Minessota en pequeños grupos, en temas de aprendizaje de fonología y lectura.
En grupos de niños que están aprendiendo a leer se identificó una velocidad de lectura menor y más problemas con la identificación rápida de palabras entre zurdos. También se vio que mucho de ellos pueden leer a buena velocidad y con buena comprensión en silencio, pero que esta velocidad se pierde cuando tienen que leer en voz alta.
Uno de los problemas que también midió la Universidad de Minessota fue que los niños zurdos son más lentos en el aprendizaje de la escritura, aparentemente porque su mano izquierda cubre el texto que ya han escrito, a diferencia de los diestros, que siempre pueden observar las letras ya escritas. Esta posible explicación sobre la lentitud en el aprendizaje de la escritura se planteó porque se vio que el problema no se presenta al escribir en hebreo o arábigo, donde se empieza de derecha a izquierda.
Referencias culturales
Mientras en las culturas europeas se consideraba ser zurdo como un atributo negativo e incluso se usaba la palabra siniestro para referirse de la misma manera a un zurdo que a alguien peligroso, en tres culturas no europeas el ser zurdo era una distinción y un honor. Entre los Incas se consideraba a los zurdos como dueños de poderes místicos, entre los budistas tántricos de la india y los chinos se consideraba a ser zurdo como ser sabio.
Retos sociales
Uno de los retos más grandes que enfrentan los zurdos y que se ha tratado de modificar en los últimos años es la carencia de herramientas adecuadas para su singular forma de lateralidad.
En los últimos 40 años se han diseñado pupitres o mesas escolares especiales para zurdos, pero también se han diseñado y comercializado tijeras y cuchillos de cocina para zurdos, guitarras para zurdos y, en el caso del Ejército de Estados Unidos, también se han diseñado y fabricado fusiles de asalto especiales para zurdos.
La visibilidad de los zurdos y la defensa de sus derechos y equidad en su trato laboral se ha incrementado desde el arribo a la presidencia de Estados Unidos de diferentes políticos zurdos, como los ex presidentes Ronald Reagan, George Bush (padre), Bill Clinton y el actual presidente Barack Obama.
miércoles, 13 de noviembre de 2013
Los bipolares de mentira que nos enseñan las series de televisión
Al igual que ha ocurrido en el pasado con la anorexia o la hiperactividad, el trastorno bipolar ha saltado a los medios y, como ocurrió con los otros trastornos, lejos de que su divulgación ayude al paciente a buscar una solución terapéutica, se crea un alarmismo innecesario y confunde la identificación de sus síntomas hasta el punto que muchas personas creen que lo padecen.
Programas del corazón, test en revistas, prensa poco informada, televisión y cine… todos se hacen eco de esta "moda" de la bipolaridad: el tener cambios de humor pronunciados y fuera de nuestro control con una fase maniaca o eufórica y una fase depresiva.
La serie Homeland ha sido un gran catalizador de esta difusión: su protagonista, Carrie Mathison, lo padece. Adoptando un tono imprudentemente realista, nos explican en cada capítulo su proceso, sus síntomas y hasta la medicación que toma. Y la gente acaba olvidando que estamos viendo una ficción. En realidad, y analizando el problema desde una perspectiva clínica, Carrie no ha presentado un trastorno bipolar sino depresión, ansiedad, esquizofrenia, delirios… Cualquier cosa que justifique los disparatados giros del argumento. Pero, así como el espectador sabe distinguir cuándo la serie no es fiel a los conflictos internaciones, en materia de psicología está más perdido: no se identifica cuando la protagonista oye voces o se desmadra pero sí lo hace con el síntoma básico de un trastorno bipolar: los cambios de humor. ¿Por qué? Porque a todos nos ocurren
De ahí el peligro de etiquetar con términos psiquiátricos algo que todos manifestamos cada día. Acabamos pensando que somos bipolares, que existe un desequilibrio electroquímico en nuestros neurotransmisores cerebrales que alterarán sin que podamos remediarlo nuestros sentimientos.
El tener cambios de humor no indica necesariamente que uno padezca un trastorno bipolar.
Ni cuando son a diario…
Si llevamos un registro de la cantidad de eventos que nos ocurren a lo largo de una semana, desde los más importantes, a los más triviales, y los dividimos subjetivamente en "positivos" o "negativos, podemos comprobar que los dos tipos se alternan incluso en una misma jornada. Nos levantamos con energía pero se nos quema el café y bajamos malhumorados a la cafetería donde, para colmo, se nos ha olvidado el monedero. Pero el señor del bar nos invita al café y nos halaga, aunque eso hará que lleguemos tarde.
El tratar de ver una tendencia en las cosas que nos pasan de manera aleatoria, entra dentro de la charlatanería y la adivinación. El pensar, por tanto, que la consecuencia en nuestro estado de ánimo de esos eventos es un trastorno, es absurdo.
… ni cuando son cíclicos…
Todos podemos contar nuestra vida enumerando etapas buenas y malas. Y a veces ambas muy próximas en el tiempo. De hecho ese contraste las acentúa más. Recordamos las buenas como mejores y al revés. Estas etapas dependen a veces de sucesos aleatorios y otras son el producto de nuestras decisiones y de las de los que nos rodean. Pero existen factores que las desencadenan y las mantienen que nada tienen que ver con desequilibrios cerebrales. Nuestra alegría y nuestra tristeza puede ser explicada por elementos concretos si somos capaces de analizar nuestro pasado con rigor y con objetividad.
… ni cuando no existen factores externos que los expliquen…
¿Pero qué ocurre si no existe un factor externo a nosotros que explique nuestro estado de ánimo, si la situación en la que nos encontramos es opuesta a la emoción que sentimos? ¿Significa entonces que somos bipolares? Nada de eso. De hecho nuestras emociones responden a nuestro entorno pero siempre mediando un importantísimo factor interno: nuestros pensamientos. Como hemos hablado en otras ocasiones, lo que pensamos determina cómo nos sentimos. Por eso si estoy tirado en la playa pero pensando en que mi mujer va a dejarme me sentiré angustiado pese a que la situación sea idílica. Y si cuando me echan del trabajo me siento animado puede ser porque esté generando pensamientos de superación e imaginando que en otro sitio me valorarán lo que me merezco. El identificar nuestros pensamientos y saber cómo modificarlos es clave para alterar el estado de ánimo sin necesidad de buscar explicaciones médicas.
… ni cuando son extremos.
Pensamos a toda velocidad y muchas veces de manera automatizada. Por eso nuestros sentimientos pueden oscilar enormemente. El control emocional es una habilidad que aprendemos y que puede entrenarse y el no tenerlo no significa que seamos bipolares.
Es importante aclarar que incluso ser diagnosticado con trastorno bipolar, no implica que exista un desorden en nuestro sistema que sólo pueda ser compensado con medicación
Los propios psiquiatras agrupan bajo la misma etiqueta muchos tipos de trastornos bipolares, algunos debidos a factores biológicos y la mayoría no. Muchas veces, el decirnos que estamos en una fase maniaca o depresiva es puramentedescriptivo. Es otra forma de resumir los altos y bajos que les estamos contando. Pero tendemos a pensar que si están etiquetándolo es que existe una causa interna en nuestro sistema, como puede ocurrir con la diabetes o con una lesión discal. Ese error nos lleva a no entender lo que nos pasa y a adoptar una actitud pasiva ante los problemas: "No puedo hacer nada salvo medicarme ya esto es algo interno y crónico en mi vida".
El último argumento con el que nos pueden alarmar erróneamente es con el del nivel de nuestros neurotransmisores. El que nuestra serotonina baje no significa que esa sea la causa de nuestra tristeza, sino su correlación fisiológica. Y esto poca gente lo tiene en cuenta: ver una película triste, pensar en una noticia mala o quedarme aburrido en casa un sábado por la noche, hará que mi serotonina baje. Depende de mis decisiones, no de un virus, lesión o déficit. Tener determinados niveles fisiológicos no nos obliga a tomar medicación que la compense necesariamente, puesto que el salir con amigos, o disfrutar de una serie, hará que suba de nuevo dicho neurotransmisor.
David Pulido
David Pulido
jueves, 7 de noviembre de 2013
El diccionario visual de nuestro cerebro
Una persona con capacidad de lectura normal puede captar una palabra increíblemente rápido, dentro de una fracción de segundo. Para lograrlo, el cerebro está dotado de un ‘diccionario visual’ que permite examinar las palabras de forma rápida y eficiente. Este mecanismo, puramente visual, ha sido descrito por un equipo de neurocientíficos del Centro Médico de la Universidad de Georgetown, EE UU.
El descubrimiento podría servir para resolver problemas cerebrales como la dislexia
"Ante una palabra nueva, nuestro cerebro primero utiliza la fonética de la palabra para codificarla y hace coincidir el sonido con la palabra escrita. Una vez la hemos aprendido y la tenemos como parte del ‘diccionario visual’, ya no necesitamos la fonética para identificarla, la información puramente visual es suficiente para hacerlo” explica Laurie Glezer, investigadora de la Universidad de Georgetown y autora principal del trabajo.
Este hallazgo, presentado en la reunión anual de la Society for Neuroscience 2011, podrá ayudar a desvelar qué mecanismos utiliza el cerebro cuando lee y, según los autores, podría servir para resolver problemas cerebrales relacionados con los trastornos de la lectura, como la dislexia.
Para llegar a estas conclusiones los autores realizaron una prueba de reconocimiento de palabras a 12 voluntarios sometidos a resonancia magnética funcional (fMRI por sus siglas en inglés). El experimento mostró que palabras homófonas activan neuronas diferentes, igual que lo hacen palabras que no suenan parecido. “Esto sugiere que lo que el cerebro usa constantemente es la información visual de una palabra y no los sonidos", afirma Glezer.
La líder de la investigación explica que "al igual que otros objetos que vemos, las palabras se pueden representar como algo completo. Esta representación visual permite el reconocimiento rápido y eficiente de palabras, habilidad característica en buenos lectores".
Glezer añade que “las personas que son lectores habituales han desarrollado una representación puramente ortográfica de las palabras tras muchos años de lectura”.
La autora del trabajo afirma que estos hallazgos podrían ayudar a explicar por qué las personas con dislexia leen más despacio y con más dificultad.
"Los disléxicos, debido a problemas de procesamiento fonético, no son siempre capaces de desarrollar una representación visual precisa de las palabras que se han visto antes", explica Glezer. "Para ellos, no supone una ventaja utilizar el ‘diccionario visual’ para procesar más rápido las palabras", aclara.
La experta también asegura que su estudio niega la teoría de algunos neurocientíficos basada en que “cuando leemos una palabra se activan tanto nuestra percepción visual como fonética y que el área o áreas del cerebro que controlan una de esas capacidades, controla también la otra”.
Referencia Bibliográfica
Laurie S. Glezer, Xiong Jiang, Maximilian Riesenhuber. Neuroscience 2011. DOI 10.1016/j.neuron.2009.03.017
lunes, 4 de noviembre de 2013
5 alimentos que nos levantan el animo
Cereales con leche
La vitamina B1 o tiamina, conocida como la vitamina del ánimo, está presente en los cereales integrales y los lácteos. Es necesaria para que el cerebro produzca un neurotransmisor cerebral llamado serotoina y relacionado con el estado de ánimo. De ahí que un tazón de leche con cereales y frutos secos nos ponga de muy buen humor.
Arándanos y salmón
Los arándanos, las fresas, el te, las nueces y el salmón ejercen un efecto positivo en nuestro estado de ánimo. ¿Pero qué tienen en común? Según ha demostrado recientemente Karina Martinez-Mayorga, investigadora de la Universidad Autónoma de México, todos contienen componentes del sabor estructuralmente muy similares al ácido valproico, un medicamento antiepiléptico que también se usa también para suavizar los cambios de humor de personas con trastornos maníaco depresivos y trastorno bipolar.
Helado de chocolate
Según un estudio del Centro Médico de la Universidad de Maryland, tanto el chocolate como los helados contienen triptófano, un aminoácido que nos calma y reduce la agresividad, aumentando la producción de serotonina, también conocida como la hormona del bienestar.
Frutas y verduras
Según un estudio dado a conocer en la revista Journal of Health Psychology, los días en que comemos más frutas y verduras nos sentimos más relajados, más felices y más energéticos que los días que ingerimos menos cantidades. El estudio indica que la gente joven necesita comer entre 7 y 8 servicios de estos alimentos al día -cada dosis sería media taza o el tamaño que cabe en la palma de tu mano". Boonie Ahite, coautora del trabajo, asegura que un modo sencillo de hacerlo es que la mitad de cada plato principal contenga verduras y que en las comidas de media mañana o media tarde tomemos una pieza de fruta entera, por ejemplo una manzana.
Ensalada de algas marinas
Las algas marinas son ricas en iodina, un nutriente esencial del organismo que se requiere para el funcionamiento del tiroides y cuyo déficit causa cansancio y depresión.
jueves, 24 de octubre de 2013
Ya está disponible el manual DSM-5: Novedades y Criterios diagnósticos
Con la publicación en inglés del DSM-5 en mayo de 2013, se abre un período de transición hasta su edición en español, así como para su implementación en la práctica clínica e investigadora. La normal dilación de un proceso de esta envergadura se acompaña, en este caso, de numerosas críticas y reticencias que han sido suscitadas prácticamente desde su gestación en todos los ámbitos profesionales con los que se relaciona.
Ante esta situación, el equipo de psicólogos/as clínicos de CeDe ha considerado interesante dar un avance de los cambios más relevantes que presenta el DSM-5 respecto al DSM-IV-TR. Este es el principal motivo que nos ha llevado a la publicación de este manual, denominado DSM-5: Novedades y Criterios Diagnósticos, que pasará a formar parte de la colección de manuales CeDe de preparación PIR.
Con el objeto de facilitar la comprensión de los aspectos nucleares, así como la integración de estos en la estructura de contenidos establecida para los Manuales PIR, se ha considerado el siguiente esquema de desarrollo para cada uno de los temas:
- Tabla comparativa entre DSM-IV-TR y DSM-5
- Resumen de los cambios fundamentales
- Criterios diagnósticos DSM-IV-TR y DSM-5
Este Manual es una buena herramienta de estudio, nos permite repasar los criterios diagnósticos DSM-IV-TR (pues sigue siendo la clasificación en uso junto con la CIE-10) y conocer las principales novedades del DSM-5 que pudieran ser objeto de algunas preguntas en los próximos exámenes.
miércoles, 23 de octubre de 2013
Cómo es el cerebro de un psicópata?
La psicopatía es un trastorno de la personalidad que tiene componentes genéticos, los psicópatas son un 4% de la población mundial. Se caracteriza por una carencia de empatía y conciencia, los psicópatas no tienen remordimientos ni toman en consideración si sus acciones causan daños a otros. Son egoístas y egocéntricos, solo importan ellos. El fin justifica los medios, si el matar les procura placer lo harán.
Los psicópatas tienen dificultades para mantener el control, muestran comportamientos compulsivos, su naturaleza les lleva a obsesionase y cometer determinados delitos muchas veces, violar, matar, torturar…
En realidad no todos los psicópatas comenten delitos, algunas personas pueden no cometer delitos y sin embargo tienen un amplio historial de crueldad, son capaces de engañar, manipular y dañar a quien sea con tal de lograr sus fines.
Entre la población de delincuente si hay mayor probabilidad de encontrar psicópatas. Los psicópatas representan un 50% de los violadores en serie. Los psicópatas tienen del doble de probabilidad de reincidir como delincuentes.
Lo que si está comprobado es que los psicópatas tienen una mayor impulsividad, tendencia a la agresividad y a la delincuencia, aunque si pueden tener comportamientos que causen daño a otras personas si con esto ellos se benefician.
Ted Bundy, Gary Ridgway, Charles Manson, Clifford Olson, Albert Fish, Manuel Delgado Villegas,alias “el arropiero”, Herman Webster Mudgett, Bela Kiss, Javed Iqbal, Richard Chase. Algunos de estos psicópatas tenían un aspecto poco sospechoso, incluso distinguido, sin embargo asesinaron, violaron y torturaron a todo tipo de víctimas. Hombres, mujeres y niños, incluso algunos practicaron el canibalismos con los cadáveres de sus víctimas.
Semejantes atrocidades llevan a pensar ¿por qué?, ¿existen diferencias a nivel fisiológico entre los psicópatas y el resto de la población?
- Una reciente investigación de la Universidad de Wisconsin-Madison ha descubierto que los psicópatas tienen una estructura cerebral bastante diferente al resto.
- Los investigadores estudiaron las variaciones de las imágenes de los cerebros de los presos mediante resonancia magnética funcional ( fMRI ) y también DTI, difusión de imagen de tensor.
- Los resultados podrían ayudar a explicar la impulsividad, la crueldad y el comportamiento antisocial que muestran muchos psicópatas.El estudio mostró que los psicópatas han reducido las conexiones entre la corteza prefrontal ventromedial (CPFVM), – la parte del cerebro responsable de los sentimientos como culpa y empatía -y la amígdala que se relaciona con la ansiedad y el miedo.Los cambios estructurales en el cerebro se confirmaron mediante dos tipos de imágenes cerebrales diferentes.Se uso la Resonancia Magnética funcional (fMRI) con las que se mostró una menor actividad coordinada en la zona CPFVM del cerebro así como otra técnica, la DTI o difusión de imágenes de tensor. Con esta técnica se mostro la reducción estructural de las fibras de materia blanca que conectan estas dos áreas mencionadas, la amígdala y la corteza prefontral ventromedial.Los investigadores compararon los cerebros de 20 presos diagnosticados de psicopatía y otros 20 presos que habían cometido delitos similares pero no fueron diagnosticado de psicopatía.Newman uno de los científicos comenta:“La combinación de alteraciones estructurales y funcionales en el cerebro de los psicópatas, nos da una evidencia convincente de que esta disfunción observada entre la amígdala y el CPVM, es una característica estable en el cerebro de los psicópatas. Confío en que nuestro trabajo de colaboración arrojará más luz sobre el origen de esta disfunción y las estrategias para tratar el problema.”Fuentes|psychcentral.com, neuroanthropology.net
miércoles, 16 de octubre de 2013
La OMS publica nuevas guías sobre la atención mental después de una pérdida

La Organización Mundial de la Salud (OMS) acaba de publicar un nuevo protocolo destinado a trabajadores sanitarios para el tratamiento de las repercusiones de los traumas y la pérdida de seres queridos en la salud mental. Las nuevas guías ponen el énfasis en el apoyo psicosocial en Atención Primaria y desaconsejan el uso de benzodiacepinas, que pueden retrasar la recuperación y generar tolerancia.
Ya en 2008, la OMS desarrolló el Programa de Acción Mundial en Salud Mental (mhGAP), concebido para expandir la atención de los trastornos mentales, neurológicos y por uso de sustancias mediante protocolos terapéuticos sencillos que pueden ser aplicados por los médicos y enfermeras de atención primaria. Ahora, dichos objetivos se amplían para incluir también el trastorno de estrés postraumático (TEPT), el estrés agudo y el duelo.
Los eventos traumáticos y la pérdida de seres queridos son frecuentes en la vida. En un estudio de la OMS llevado a cabo en 21 países, más del 10% de los encuestados declararon que había sido testigo de actos de violencia (21,8%) o había sufrido violencia interpersonal (18,8%), accidentes (17,7%), exposición a conflictos bélicos (16,2%) o eventos traumáticos relacionados con seres queridos (12,5%). Se estima que un 3,6% de la población mundial ha sufrido un trastorno de estrés postraumático (TEPT) en el último año.
"Hemos recibido numerosas peticiones de orientación para ofrecer atención de salud mental a las personas que acaban de sufrir eventos traumáticos o la pérdida de seres queridos", ha dicho el doctor Oleg Chestnov, subdirector general de la OMS para Enfermedades No Transmisibles y Salud Mental. "Los profesionales de la atención primaria podrán ofrecer ahora apoyo básico fundamentado en la mejor evidencia disponible. Aprenderán así también a derivar a los pacientes que necesiten un tratamiento más avanzado".
De hecho, el nuevo protocolo, publicado conjuntamente con el Alto Comisionado de las Naciones Unidas para los Refugiados (ACNUR), pone el énfasis en el papel que puede jugar el personal de Atención Primaria, ofreciendo apoyo psicosocial básico a los refugiados y a las personas expuestas a traumas o a la pérdida de seres queridos en otras situaciones.
El tipo de apoyo ofrecido abarca los primeros auxilios psicológicos, la gestión del estrés, y la ayuda a los afectados para enseñarles métodos de afrontamiento positivos y posibilidades de apoyo social, o reforzarlos en su caso. Las nuevas guías se publican en las páginas de la revista 'The Journal of the American Medical Association'.
Además, ante los afectados por el trastorno de estrés postraumático, debe considerarse la posibilidad de derivarlos para que reciban tratamiento avanzado, como por ejemplo terapia cognitivo-conductual o una nueva técnica conocida como desensibilización y reprocesamiento por movimientos oculares (EMDR). Estas técnicas ayudan a las personas a atenuar los recuerdos vívidos, reiterados y no deseados de eventos traumáticos. Se recomienda una mayor capacitación y supervisión para ampliar las posibilidades de acceso a esos métodos.
La OMS también ha aprovechado este documento para poner en guardia al personal sanitario contra algunos tratamientos demasiado corrientes. Por ejemplo, las benzodiacepinas, fármacos contra la ansiedad, "son una opción que debe evitarse para aliviar los síntomas de estrés traumático agudo y los problemas de insomnio durante el mes siguiente al evento potencialmente traumático", recalca.
De hecho, el documento recuerda que no hay datos que demuestren que las benzodiacepinas (comúnmente empleadas contra la ansiedad) alivien los síntomas de estrés postraumático tras un evento potencialmente traumático reciente; "de hecho, pueden retrasar la recuperación tras ese tipo de eventos".
Los principales motivos de preocupación en torno al uso de las benzodiacepinas son que muchas personas desarrollan tolerancia a sus efectos, apenas obtienen beneficio terapéutico cuando las consumen de forma crónica, se vuelven dependientes de ellas y sufren un síndrome de abstinencia al dejar de tomarlas.
En consecuencia, la recomendación de la OMS es que no se ofrezcan benzodiacepinas a los adultos para mitigar los síntomas de estrés traumático agudo asociados a un deterioro importante del funcionamiento diario durante el mes siguiente al evento potencialmente traumático.
En la recomendación de la OMS se señala también que las benzodiacepinas pueden ser útiles para otros trastornos mentales.
miércoles, 9 de octubre de 2013
TERAPIA DE LOS TRASTORNOS DE ANSIEDAD

Todos sentimos ansiedad y estrés de vez en cuando. Hay situaciones que suelen despertar sentimientos de ansiedad como, por ejemplo, cumplir plazos de entrega ajustados, obligaciones sociales importantes o conducir con mucho tránsito. Esta ansiedad leve puede ayudar a mantenerlo alerta y concentrado para enfrentarse a situaciones amenazadoras o difíciles.
Pero las personas que sienten temor extremo y preocupaciones que perduran pueden estar lidiando con trastornos de ansiedad. La frecuencia e intensidad de este tipo de ansiedad es a menudo debilitante e interfiere con actividades diarias. Sin embargo, con un tratamiento adecuado y eficaz, las personas que tienen trastornos de ansiedad pueden llevar vidas normales.
¿Cuáles son las principales clases de trastornos de ansiedad?
Hay varios tipos principales de trastornos de ansiedad. Cada uno tiene características particulares.
Las personas con trastornos de ansiedad generalizados tienen miedos o preocupaciones recurrentes como, por ejemplo, la salud o la situación económica, y con frecuencia tienen una sensación constante de que algo malo está por suceder. La causa de estos sentimientos intensos de ansiedad puede ser difícil de identificar. Sin embargo, los temores y preocupaciones son muy reales e impiden muchas veces que las personas se concentren en sus tareas diarias.
El trastorno de pánico implica sentimientos repentinos, intensos y no provocados de terror y pavor. Por lo general, las personas que tienen este trastorno desarrollan mucho miedo respecto a cuándo y cómo se producirá su próximo ataque de pánico, y en consecuencia a menudo limitan sus actividades.
Un trastorno relacionado incluye fobias, o miedos intensos, respecto a determinados objetos o situaciones. Las fobias específicas pueden incluir situaciones como encontrarse con determinados animales o volar en avión, mientras que las fobias sociales incluyen miedo con relación a entornos sociales o lugares públicos.
El trastorno obsesivo-compulsivo se caracteriza por sentimientos o pensamientos persistentes, incontrolables y no deseados (obsesiones) y rutinas o rituales que realizan las personas para tratar de evitar o para liberarse de estos pensamientos (compulsiones). Ejemplos de compulsiones comunes incluyen lavarse las manos o limpiar la casa en exceso por temor a los gérmenes, o verificar algo una y otra vez para detectar errores.
Algunas personas que tienen graves traumas físicos o emocionales, como por ejemplo, los producidos por un desastre natural o un accidente o delito grave pueden experimentar un trastorno de estrés postraumático. Los pensamientos, sentimientos y patrones de conducta se ven seriamente afectados por recuerdos de estos sucesos, a veces durante meses o incluso años después de la experiencia traumática.
Los síntomas como el temor extremo, falta de aire, taquicardia, insomnio, nauseas, temblores y mareos son comunes en estos trastornos de ansiedad. Aunque pueden producirse en cualquier momento, los trastornos de ansiedad surgen con frecuencia en la adolescencia o en el inicio de la adultez. Hay algunas evidencias de que los trastornos de ansiedad son hereditarios. Aparentemente, los genes, así como las primeras experiencias de aprendizaje en las familias, hacen que algunas personas sean más propensas que otras a padecer estos trastornos.
¿Por qué es importante buscar tratamiento para estos trastornos?
Si no se tratan, los trastornos de ansiedad pueden tener consecuencias graves. Por ejemplo, algunas personas que tienen ataques de pánico recurrentes evitan a toda costa ponerse en situaciones que temen podrían desencadenar un ataque. Esta conducta evasiva puede crear problemas si está en conflicto con requisitos del trabajo, obligaciones familiares u otras actividades básicas de la vida diaria.
Muchas personas que tienen trastornos de ansiedad no tratados son propensas a otros trastornos psicológicos, como depresión, y tienen una mayor tendencia al abuso de alcohol y otras drogas. Sus relaciones con familiares, amigos y compañeros de trabajo pueden volverse muy tirantes y su desempeño laboral puede decaer.
¿Hay tratamientos eficaces disponibles para los trastornos de ansiedad?
Por supuesto. La mayoría de los casos de trastornos de ansiedad pueden ser tratados satisfactoriamente por profesionales de la salud y la salud mental apropiadamente capacitados. Varias investigaciones han demostrado que tanto la terapia de conducta como la terapia cognitiva y de conducta (CBT) pueden ser muy eficaces para tratar los trastornos de ansiedad. Los psicólogos usan la CBT para ayudar a los pacientes a identificar y aprender a controlar los factores que contribuyen a su ansiedad.
La terapia de conducta implica usar técnicas para reducir o detener las conductas no deseadas asociadas con estos trastornos. Por ejemplo, una táctica implica tratar a los pacientes con técnicas de relajación y respiración profunda para contrarrestar la agitación y la hiperventilación (respiración rápida y superficial) que acompañan a determinados trastornos de ansiedad.
A través de la terapia cognitiva, los pacientes aprenden a entender cómo sus pensamientos contribuyen a los síntomas o trastornos de ansiedad y cómo modificar aquellos patrones para reducir la probabilidad de ocurrencia y la intensidad de la reacción. La conciencia cognitiva aumentada del paciente se combina a menudo con técnicas conductuales para ayudar a la persona a enfrentar y tolerar gradualmente situaciones de temor en un entorno controlado y seguro.
Conjuntamente con la psicoterapia, la medicación adecuada y eficaz puede desempeñar un papel importante en el tratamiento. En los casos en que se usa medicación, la atención de los pacientes puede ser manejada por un terapeuta en colaboración con un médico. Es importante que los pacientes se den cuenta de que algunos fármacos tienen efectos colaterales, que deben ser controlados atentamente por el médico que los receta.
¿Cómo puede un terapeuta calificado ayudar a una persona que tiene un trastorno de ansiedad?
Los psicólogos autorizados para ejercer están altamente calificados para diagnosticar y tratar los trastornos de ansiedad. El entrenamiento extenso a cual se sujeten los psicólogos incluye el conocimiento y uso de una variedad de psicoterapias, incluso CBT o terapia cognitiva y de conducta.
A veces, los psicólogos usan otros métodos además de la psicoterapia individual. La psicoterapia en grupo, típicamente con personas que no son relacionadas pero que tienen un trastorno de ansiedad, es una manera eficaz de proveer apoyo. Además, la psicoterapia entre familia puede ayudar a los miembros de la misma a entender la ansiedad que siente su ser querido, y aprender nuevas formas de interactuar que no agraven su ansiedad ni los comportamientos relacionados con la ansiedad.
Las personas que sufren de trastornos de ansiedad también podrían considerar una clínica de salud mental u otros programas de tratamiento especializado dedicados a tratar trastornos específicos de ansiedad como pánico o fobias disponibles en su zona de residencia.
¿Cuánto tiempo dura el tratamiento psicológico?
La gran mayoría de las personas que padecen trastornos de ansiedad pueden reducir o eliminar sus síntomas y regresar a una vida normal al cabo de varios meses de psicoterapia apropiada. Muchas personas notan progresos en la eliminación de síntomas y la recuperación de su capacidad de funcionar al cabo de unas cuantas sesiones de tratamiento. Es muy importante entender que los tratamientos para los trastornos de ansiedad no surten efecto al instante. El paciente debe sentirse cómodo desde el principio con el tratamiento general propuesto y con el terapeuta con el que está trabajando. La cooperación del paciente es fundamental, y debe haber una fuerte sensación de que el paciente y el terapeuta están colaborando como un equipo para remediar el trastorno de ansiedad.
Ningún plan da buenos resultados con todos los pacientes. El tratamiento debe adaptarse a las necesidades del paciente y al tipo de trastorno, o trastornos, que tiene. El terapeuta y el paciente deben trabajar juntos para evaluar si el plan de tratamiento está bien encaminado. A veces es necesario realizar ajustes al plan, dado que los pacientes responden de manera diferente al tratamiento. No hay duda de que varios tipos de trastornos de ansiedad pueden afectar gravemente la función que desempeña una persona en el trabajo y el entorno familiar y social. Sin embargo, las posibilidades de una recuperación a largo plazo para la mayoría de las personas que buscan ayuda profesional son muy buenas. Las personas que tienen trastornos de ansiedad pueden trabajar con un terapeuta calificado y experimentado, como un psicólogo autorizado para que les ayude a recuperar el control de sus sentimientos y pensamientos, y últimamente el control de sus vidas.
Los artículos y textos del Centro de Apoyo pueden ser reproducidos íntegramente, siempre y cuando se acredite que provienen de la Asociación Americana de Psicología.
Suscribirse a:
Comentarios (Atom)









